Konsekwencje zaburzeń przepływu krwi w ciąży: przyczyny i sposoby leczenia. Jakie problemy z przepływem krwi występują w czasie ciąży. Czym jest zmniejszony przepływ krwi w czasie ciąży
W czasie ciąży bardzo ważne jest ciągłe monitorowanie stanu matki i płodu oraz wykonywania przez nie funkcji życiowych. Do najważniejszych badań należy analiza przepływu krwi w tętnicach macicy, pępowinie kobiety, a także w aorcie i naczyniach mózgowych dziecka.
Wśród głównych przyczyn śmiertelności i zachorowalności okołoporodowej nie najmniej istotne są zaburzenia przepływu krwi w macicy (łożysko maciczno-łożyskowe i łożysko płodu).
Przepływ krwi w łożysku
Łożysko, w którym znajduje się płód, zaopatruje go w składniki odżywcze i tlen z krwi matki oraz usuwa produkty przemiany materii z organizmu dziecka. To ten narząd łączy dwa złożone układy naczyniowe - matczyny, który łączy naczynia macicy i łożysko, oraz płodowy, który przechodzi do tętnic pępowinowych i prowadzi do płodu.
Wymienione układy krążenia oddzielone są błoną, która nie pozwala na zmieszanie się krwi matki i dziecka. Łożysko pełni rolę swoistej bariery, odpornej na wiele wirusów i szkodliwych substancji.
W niektórych przypadkach z zupełnie innych powodów może rozwinąć się niewydolność łożyska, co nieuchronnie wpływa na funkcjonowanie troficzne, metaboliczne, transportowe, endokrynologiczne i inne istotne funkcje łożyska. W tym stanie metabolizm organizmu matki i dziecka ulega znacznemu pogorszeniu, co niesie ze sobą konsekwencje.
Przyczyny zaburzeń przepływu krwi w macicy
Słabe krążenie w macicy może być spowodowane zwiększonym ciśnieniem, zapaleniem płuc, infekcją wewnątrzmaciczną i niewystarczającym dopływem tlenu do płodu ().
Do diagnostyki układu przepływu krwi w praktyce położniczej wykorzystuje się trójwymiarową ultrasonografię (Doppler), za pomocą której naczynia są widoczne na tzw. obrazie 3D (trójwymiarowym). Dzięki tej nowoczesnej metodzie diagnostycznej istnieje perspektywa diagnostyki krwawień założyskowych i oceny wad rozwojowych serca poprzez monitorowanie przepływu krwi. Ta metoda jest niezbędna, ponieważ za jej pomocą można zobaczyć defekty nawet w najmniejszych naczyniach tworzących mikrokrążenie, monitorować rozwój i tworzenie hemodynamiki śródłożyskowej, a także kontrolować ilość tlenu i składników odżywczych, które powinny dostać się do organizmu płodu. Otworzyły się nowe możliwości wczesnego wykrywania powikłań położniczych, a jeśli bez straty czasu rozpocznie się korektę lub leczenie, można praktycznie uniknąć zaburzeń krążenia i dalszych związanych z nimi patologii.
Zaburzenia hemodynamiczne w czasie ciąży
Zaburzenia hemodynamiczne dzieli się na trzy stopnie nasilenia:
Pierwszy stopień obejmuje dwa podgatunki:
- 1A jest naruszeniem maciczno-łożyskowego przepływu krwi, który jest najłagodniejszy. Krążenie płodowo-łożyskowe jest zachowane. W większości przypadków problem ten jest spowodowany infekcją wewnątrzmaciczną;
- 1B - zachowany jest maciczno-łożyskowy przepływ krwi, natomiast w płodowo-łożyskowym przepływie krwi występują patologie.
Drugi stopień charakteryzuje się zaburzeniami obu układów przepływu krwi, ale nie wiąże się ze zmianami kardynalnymi.
Trzeciego stopnia oparzenie jest to, że zaburzenie krążenia maciczno-łożyskowego prowadzi do zaburzeń krążenia krwi na poziomie maciczno-płodowym.
W pierwszym stopniu naruszeń, dzięki terminowemu wykryciu i odpowiedniemu leczeniu, można uniknąć przypadków śmierci płodu. Śmiertelność okołoporodowa w drugim stopniu wynosi 13,3%, w trzecim - 46,7%. W tym czasie stwierdzono, że korekcja niewydolności łożyska u pacjentów z zaburzeniami hemodynamicznymi III stopnia jest nieskuteczna. W tym przypadku śmiertelność okołoporodowa podczas porodu zachowawczego wyniosła 50%, co pozwala uniknąć strat. Na oddział intensywnej terapii pierwszego stopnia trafia 35,5% noworodków, drugiego stopnia – 45,5%, a trzeciego – 88,2%.
Zapobieganie zaburzeniom przepływu krwi w czasie ciąży
Każda kobieta, która chce urodzić dziecko, musi pamiętać, że stan matki jest całkowicie przenoszony na nienarodzone dziecko. Dlatego, aby płód rozwijał się bez powikłań, musi uzupełniać swoją dietę pokarmami zawierającymi maksimum witamin, mikro- i makroelementów, a także bogatymi w niezbędną ilość węglowodanów, białek i tłuszczów. Jeśli kobiecie w ciąży nie przeszkadza obrzęk, spożycie płynów powinno wynosić co najmniej 1-1,5 litra.
Ważne jest monitorowanie zmian masy ciała, ponieważ pod koniec ciąży przyrost masy ciała nie powinien przekraczać 10 kg.
Istnieją grupy ryzyka wymagające stosowania profilaktyki lekowej, która sprzyja współdziałaniu układów organizmu płodu i matki oraz zapobiega zaburzeniom krążenia maciczno-łożyskowego.
Odpowiednio dostosowane metody zarządzania porodem i farmakoterapia pomogą znacznie zmniejszyć zachorowalność i śmiertelność okołoporodową. Nie można jednak wykluczyć wysokiego ryzyka poważnych powikłań neurologicznych.
Specjalnie dla Elena Żyrko
Podczas noszenia dziecka bardzo ważne jest regularne monitorowanie stanu zdrowia mamy i rozwoju organizmu dziecka. Jednym z najbardziej pouczających rodzajów diagnostyki jest USG Doppler. Jest to badanie, które pozwala zobaczyć ruch krwi w naczyniach. Daje to lekarzowi możliwość analizy przepływu krwi w tętnicach macicy i pępowiny, ustalenia, czy łożysko jest dostatecznie ukrwione oraz ustalenia, czy dopływ krwi do naczyń mózgowych i aorty dziecka jest prawidłowy. Bardzo ważne jest, aby przyszła mama jak najszybciej poddała się badaniu USG Doppler zgodnie z zaleceniem lekarza i nie ignorowała tego zalecenia. Przecież zaburzenia hemodynamiczne w czasie ciąży (niedostateczne ukrwienie układu kobieta-łożysko-dziecko) są jedną z najczęstszych przyczyn zachorowalności i śmiertelności okołoporodowej.
Przepływ krwi przez łożysko w czasie ciąży, zaburzenie jego funkcjonowania
Łożysko jest częścią zapłodnionego jaja, które łączy dwa układy naczyniowe: kobietę ciężarną i dziecko. Główną funkcją łożyska jest przenoszenie składników odżywczych i tlenu z organizmu matki do organizmu dziecka, a następnie usuwanie produktów przemiany materii z płodu w przeciwnym kierunku. Układy krążenia kobiety i dziecka w łożysku nie mieszają się; oddziela je błona, która pełni również funkcję bariery uniemożliwiającej przedostanie się do płodu szkodliwych substancji lub wirusów.
W niektórych przypadkach u kobiety w czasie ciąży rozwija się zaburzenie łożyska. Stan ten prowadzi do pogorszenia funkcji hormonalnej, transportowej, metabolicznej i troficznej łożyska. Kiedy łożysko nie „pracuje” na pełnych obrotach, metabolizm między organizmami matki i dziecka nie zachodzi na właściwym poziomie, co jest obarczone rozwojem negatywnych konsekwencji dla płodu.
W czasie ciąży zaburzenia w układzie krążenia płodowo-łożyskowego mogą być spowodowane następującymi przyczynami: podwyższone ciśnienie krwi, rozwój zapalenia płuc, zakażenie wewnątrzmaciczne, zakrzepica, niedotlenienie płodu, choroby ginekologiczne kobiety w wywiadzie, samoistne przerwanie ciąży, poronienie.
Diagnostyka
Aby zdiagnozować zaburzenia przepływu krwi w czasie ciąży, ginekolodzy kierują kobietę na badanie Dopplera i USG trójwymiarowe (USG). Przeprowadzając to badanie, sonolog będzie mógł zobaczyć w projekcji trójwymiarowej, jak krew przepływa przez naczynia, w których miejscach przepływ krwi jest utrudniony i z jakiej przyczyny (skurcz naczyń lub utworzenie się skrzepu krwi). Za pomocą Dopplera, obserwując przepływ krwi, można określić obecność wad serca u płodu i stopień ich rozwoju, a także wykryć obecność krwawienia założyskowego. USG 3D umożliwia zbadanie ubytków w dowolnych naczyniach łożyska, niezależnie od ich wielkości, a także pozwala monitorować powstawanie i rozwój hemodynamiki łożyska, a także ocenić, czy dziecku dostarczany jest prawidłowy tlen i składniki odżywcze. wielkie ilości.
Wczesne wykrycie zaburzeń łożyska podczas ciąży pozwala na przepisanie odpowiedniego leczenia na czas i zmniejszenie negatywnego wpływu niedostatecznego krążenia krwi i wywołanych przez to patologii na organizm dziecka.
Nasilenie zaburzeń hemodynamicznych
Ginekolodzy wyróżniają trzy stopnie nasilenia hemodynamicznych zaburzeń łożyska:
- Pierwszy stopień. W tym przypadku dochodzi do naruszenia przepływu krwi płodowo-łożyskowej w tętnicy pępowinowej. Nie osiąga jednak wartości krytycznych; stan zdrowia i rozwój dziecka są zadowalające. W wielu przypadkach ten typ zaburzeń ciąży jest spowodowany infekcją wewnątrzmaciczną.
- Drugi stopień. Stan ten charakteryzuje się upośledzoną hemodynamiką dziecka. Prędkość przepływu krwi przez zastawki serca płodu zmniejsza się o 50%, zmniejszają się wskaźniki funkcji rozkurczowej komór, obserwuje się patologiczny przepływ krwi w aorcie i tętnicach pępowinowych oraz diagnozuje się zaburzenia krążenia w naczyniach mózgu.
- Trzeciego stopnia oparzenie. Zaburzenia hemodynamiczne w czasie ciąży w tym zakresie są krytyczne. Występuje wyraźne niedotlenienie płodu, patologiczna restrukturyzacja hemodynamiki wewnątrzsercowej i zmniejszenie rozkurczowego przepływu krwi.
Leczenie
Metoda leczenia zaburzeń przepływu krwi w łożysku jest indywidualna w każdym przypadku i zależy od przyczyny, która ją wywołała. Zazwyczaj plan leczenia obejmuje Magne B6 w celu normalizacji krążenia krwi i zmniejszenia napięcia macicy oraz No-Spa w celu rozszerzenia spazmatycznych naczyń.
Dzięki terminowemu wykryciu i odpowiedniemu leczeniu zaburzeń przepływu krwi w łożysku u kobiety w ciąży w większości przypadków można uniknąć śmierci płodu. Tak więc przy pierwszym stopniu naruszeń śmiertelność okołoporodowa wynosi 6,1%, przy drugim - 26,7%, przy trzecim - 39,3%. Jednocześnie 35,5% noworodków, których matki zdiagnozowano z zaburzeniami hemodynamicznymi I stopnia, 45,5% dzieci kobiet z II stopniem i 88,2% dzieci ciężarnych III stopnia, wymaga intensywnej terapii.
Zapobieganie zaburzeniom przepływu krwi w czasie ciąży
Wszystkie kobiety, które chcą donosić ciążę bez powikłań i urodzić zdrowe dziecko, muszą zrozumieć, że wynik ich ciekawej sytuacji w dużej mierze zależy od nich. Ginekolodzy zalecają przyszłej mamie ponowne przemyślenie swojej diety i ułożenie jej tak, aby zawierała jak najwięcej witamin i mikroelementów. Jeśli przyszła matka nie ma obrzęków, musi pić 1-1,5 litra płynu dziennie.
Obecnie ocena maciczno-łożyskowego przepływu krwi jest badaniem obowiązkowym w ogólnie przyjętych standardach postępowania z kobietami w ciąży.
Dzięki potrójnemu badaniu ultrasonograficznemu, wykonywanemu na specjalistycznych urządzeniach, położnicy-ginekolodzy są w stanie w porę rozpoznać stopień zaburzenia maciczno-łożyskowego przepływu krwi (UPBF), a co najważniejsze, wybrać niezbędną taktykę postępowania z pacjentką.
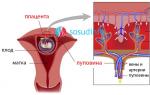
Jak działa układ krążenia między matką a płodem?
Maciczno-łożyskowy układ przepływu krwi jest anatomicznie złożonym zespołem łożyska, a także naczyń krwionośnych matki i płodu.

Poziomy układu maciczno-łożyskowego:
- Głównymi naczyniami doprowadzającymi krew do kompleksu łożyskowego są końcowe gałęzie tętnic macicznych. Ciekawostką jest to, że przed ciążą tętnice te nazywane są „spiralnymi”, ponieważ zawierają komórki mięśniowe, które mogą kurczyć się i zamykać światło naczynia. Jest to konieczne podczas menstruacji, aby krwawienie z macicy szybko ustało. Ale co dzieje się w czasie ciąży? Już od 4-5 tygodnia ciąży ściany tętnic spiralnych ulegają zmianom, a mianowicie zanika w nich warstwa mięśniowa. Dzięki tym procesom zostaje zachowany odpowiedni dopływ krwi do łożyska. Udowodniono, że do 16. tygodnia ciąży tętnice spiralne ulegają całkowitej przemianie. Jednak właśnie z tego powodu krwawienie położnicze jest tak masywne i tak trudne do zatrzymania, ponieważ końcowe gałęzie tętnic macicznych nie powodują już skurczu.
- Łożysko jest centralnym ogniwem układu maciczno-łożyskowego. To tutaj zachodzą najbardziej złożone procesy przenoszenia krwi z matki na dziecko. Postulat, że krew matki i płodu nie miesza się, jest znany każdemu od dawna. Ale jak to się dzieje? Wszystko to osiągnięto dzięki złożonej budowie anatomicznej. Łożysko jest bardzo mocno przymocowane do wewnętrznej ściany macicy za pomocą tzw. kosmków. Te „narośla” tkanki łożyska są jakby zanurzone w grubości błony śluzowej macicy. Kosmki łożyskowe są osadzone w ścianach naczyń macicznych i praktycznie „obmyte” krwią matki. To właśnie tutaj, na poziomie komórkowym, zachodzą złożone procesy dyfuzji krwi matki i płodu, oddzielonych od siebie zaledwie kilkoma warstwami komórek. Nazywa się to „barierą krew-łożysko”, co dosłownie oznacza „barierę między krwią matki a łożyskiem”. Ponadto to w łożysku „spotykają się” dwa przepływy krwi: od matki do dziecka i odwrotnie. Tak złożony i delikatny system nie może nie budzić podziwu!
- Naczynia pępowinowe stanowią trzeci poziom w złożonym układzie przepływu krwi pomiędzy matką a dzieckiem. W pępowinie znajdują się trzy naczynia: dwie tętnice i jedna żyła. Hemodynamika (krążenie krwi) płodu jest zaprojektowana w taki sposób, że tętnice dostarczają krew do narządów i tkanek dziecka, a żyła, przeciwnie, pełni funkcję powrotu krwi do łożyska. Zakłócenie przepływu krwi na tym poziomie nazywane jest „płodowo-łożyskowym” i jest najcięższą opcją dla płodu pod względem rokowania.
Wideo: cykl wykładów na temat krążenia płodowego
Przyczyny, które mogą prowadzić do zakłócenia przepływu krwi w układzie matka-łożysko-płód
- u kobiety w ciąży. Spadek prowadzi do przyspieszenia przepływu krwi we wszystkich naczyniach, w tym w tętnicach macicznych. Dzieje się tak z jednego prostego powodu: przy anemii organizm stara się zwiększyć dostarczanie tlenu do tkanek, zwiększając prędkość krążącej krwi. Jest to reakcja kompensacyjna. To samo dzieje się w układzie maciczno-łożyskowym.
- Patologia przyczepu łożyska(niskie łożysko, prezentacja) charakteryzuje się zmniejszonym przepływem krwi, ponieważ w obszarze dolnego odcinka macicy warstwa mięśniowa jest znacznie cieńsza niż w innych obszarach. Podobna sytuacja ma miejsce, gdy łożysko przyczepia się do okolicy blizny macicy (zwykle po wcześniejszym cięciu cesarskim). Przerzedzony obszar blizny nie może w pełni zapewnić przepływu krwi, dlatego ilość krwi, która dopływa do płodu, może być niewystarczająca do prawidłowego funkcjonowania rozwijającego się organizmu.
- (późna zatrucie) jest jedną z najczęstszych przyczyn zaburzeń dopływu krwi do układu maciczno-łożyskowego, ponieważ to powikłanie położnicze powoduje uszkodzenie małych naczyń.
- Różne choroby zakaźne doznała w czasie ciąży. Niektóre mikroorganizmy infekują łożysko i powodują zmiany patologiczne w jego tkance, co może być przyczyną niewydolności łożyska.


Jak niebezpieczne jest NMPC dla płodu?

– jedna z głównych konsekwencji NMPK
Zmniejszony dopływ krwi do płodu może powodować następujące powikłania położnicze:
- Zmniejszona waga i rozmiar (zespół opóźnienia wzrostu wewnątrzmacicznego);
- Zaburzenie, oprócz tachykardii (szybki rytm) i bradykardii (wolny rytm), może również rozwinąć się arytmia w wyniku zaburzenia składu elektrolitowego krwi;
- Naruszenie równowagi kwasowo-zasadowej w organizmie płodu (zmiana);
- Patologiczne funkcjonowanie układu hormonalnego dziecka;
- Wyraźny spadek zapasów tłuszczu, objawiający się także niską masą ciała płodu;
- Groźba poronienia;
- Poważne zakłócenie przepływu krwi może spowodować wewnątrzmaciczną śmierć płodu.
Stopnie zaburzeń krążenia maciczno-łożyskowego
Zmiany mogą zachodzić na każdym poziomie systemu, co stanowi podstawę klasyfikacji:
- 1 A - charakteryzuje się zmianami przepływu krwi w jednej z tętnic macicznych, podczas gdy inne wskaźniki układu są normalne.
- 1 B – zaburzone jest krążenie krwi na poziomie płodowo-łożyskowym (naczynia pępowinowe), natomiast wskaźniki w tętnicach macicznych mieszczą się w granicach normy.
- 2 – zaburzenie na poziomie naczyń macicznych i pępowinowych.
- 3 – charakteryzuje się krytycznymi wskaźnikami, aż do odwrócenia (odwrócenia) przepływu krwi w tętnicach.
Klasyfikacja ta jest niezwykle wygodna dla lekarzy, gdyż dokładnie odzwierciedla poziom, na jakim nastąpiły zmiany. Ponadto stopień zaburzeń krążenia maciczno-łożyskowego wpływa również na taktykę postępowania pacjenta.
W stopniu 1 (A i B) ciąża może być utrzymana i leczona metodami zachowawczymi, stopień 2 jest graniczny, a stopień 3 może wymagać pilnego porodu chirurgicznego.
Metody diagnostyczne
„Złotym standardem” w leczeniu zaburzeń przepływu krwi w układzie matka-łożysko-płód w położnictwie jest obecnie. Metoda ta otwiera możliwość rozpoznania nawet najdrobniejszych zmian, gdyż jest bardzo czuła i pouczająca.

Doppler to rodzaj badania ultrasonograficznego, które opiera się na wykorzystaniu efektu Dopplera. Istotą badań jest pomiar częstotliwości fal ultradźwiękowych odbitych od poruszających się obiektów. Podczas badania naczyń krwionośnych poruszające się cząstki są uformowanymi elementami krwi, w szczególności czerwonymi krwinkami, jako najliczniejszymi komórkami. Rejestracja uzyskanych danych i porównanie z normą nazywa się Dopplerografią.
Jakie są zalety USG Dopplera?
- Nowoczesne aparaty USG umożliwiają badanie kierunku, prędkości przepływu krwi w tętnicach macicznych, a nawet przepływu krwi wewnątrzłożyskowej.
- Dzięki mapowaniu kolorów możliwe jest oddzielne badanie przepływu krwi w naczyniach o różnych kierunkach przepływu krwi (tętnice i żyły). Kierunek krwi tętniczej na urządzeniu jest odzwierciedlony na czerwono, a krew żylna na niebiesko.
- Udowodniono, że stosowanie tej metody w czasie ciąży nie ma negatywnego wpływu na rozwój płodu.
- Unikalną cechą tej metody jest przewidywanie rozwoju ciąży. Co to oznacza? Wiele badań wykazało, że zaburzenia w przepływie krwi w układzie maciczno-łożyskowym pojawiają się nieco wcześniej niż jakiekolwiek kliniczne objawy cierpienia płodu (zmniejszenie masy ciała, zmiana rytmu serca itp.). Oznacza to, że przy terminowej diagnozie zaburzeń ukrwienia płodu lekarz ma niewielką ilość czasu na podjęcie właściwej decyzji. Przykładem tego jest wykrycie zmiany w przepływie krwi, zwanej „nacięciem dykrotycznym”, w 90% przypadków przed wystąpieniem klinicznych objawów gestozy (obrzęk, podwyższone ciśnienie krwi, pojawienie się białka w moczu ). USG Doppler ma szerokie zastosowanie w praktyce położniczej, gdyż daje lekarzom możliwość nie tylko szybkiego rozpoznania zaburzeń przepływu krwi, ale także zapobiegania rozwojowi niektórych powikłań ciąży.
W ostatnim czasie coraz częściej publikowane są wyniki stosowania USG Dopplera nie tylko w czasie ciąży, ale także podczas porodu. Przeprowadzone badania dowodzą, że skuteczność skurczów można ocenić mierząc prędkość rozkurczowego przepływu krwi w tętnicach macicznych. Zatem ta metoda badawcza może nawet przewidzieć osłabienie lub zaburzenia koordynacji porodu na początku pierwszego okresu porodu.
Sprawa z praktyki
Nietypowa sytuacja, jaka wydarzyła się na oddziale położniczym, zmusiła lekarzy położników i ginekologów do zastanowienia się nad zastosowaniem USG Dopplera podczas porodu.

25-letnia kobieta bez współistniejących chorób została przyjęta do porodu. w domu z regularnymi skurczami co 3-5 minut. Pierwszy poród, pilny.
Z wywiadu wynika, że ciąża przebiegała bez powikłań, nie stwierdzono patologii płodu, wszystkie protokoły USG z pomiarami dopplerowskimi były w normie.
Pierwszy etap porodu przebiegał fizjologicznie; po całkowitym rozwarciu szyjki macicy rodzącą przenoszono na salę porodową.
Jednak w trakcie pchania zaczęły zachodzić pozornie niewytłumaczalne zjawiska: podczas pchania przywracano tętno płodu, a w przerwach pomiędzy pchaniami znacznie zwalniano. Chociaż z reguły wszystko dzieje się na odwrót. W związku z tym zdecydowano się na wykonanie USG w celu zbadania przepływu krwi w naczyniach podczas porodu. Wynik badania zaskoczył wszystkich: w przerwach między skurczami płód ściskał ręką pępowinę, w wyniku czego przepływ krwi był znacznie zakłócony. W miarę jak w organizmie dziecka narastało niedotlenienie, jego ramiona osłabły i puścił pępowinę, a w międzyczasie przywrócono przepływ krwi. Biorąc pod uwagę uzyskany obraz, zdecydowano o przyspieszeniu prowadzenia drugiej fazy porodu za pomocą środków pomocniczych. Tym samym dzięki pomiarom Dopplera lekarzom udało się uniknąć poważnych powikłań.
Wtórne metody diagnostyczne
Oprócz ultrasonografii dopplerowskiej istnieją inne metody badawcze, które pośrednio wskazują na naruszenie przepływu krwi:
- Zbieranie skarg. Jeśli krążenie krwi jest zaburzone, płód doświadcza niedotlenienia, co objawia się wzrostem aktywności ruchowej dziecka. Zazwyczaj kobiety w ciąży skarżą się na aktywne ruchy płodu.
- W postawieniu diagnozy pomocne może być także słuchanie bicia serca za pomocą stetoskopu. Spowolnienie lub przyspieszenie rytmu poza normę fizjologiczną może również wskazywać na niedotlenienie.
- . Rejestracja KTG przez 40–60 minut może być wystarczająca do zdiagnozowania objawów wewnątrzmacicznego niedotlenienia płodu.
- Niektóre wskaźniki ultrasonograficzne (przedwczesne starzenie się łożyska, badanie profilu biofizycznego) mogą dokumentować niekorzystny stan płodu.
Ważny! Nieznaczne zmniejszenie szacunkowej masy płodu w badaniu USG nie musi oznaczać opóźnienia w rozwoju i zaburzeń przepływu krwi. Izolowany pomiar masy płodu nie jest zbyt pouczający, ponieważ na ten wskaźnik duży wpływ mają również czynniki genetyczne. Dlatego należy wziąć pod uwagę wskaźniki antropometryczne rodziców (wzrost, waga) i ich masę urodzeniową. Dopiero połączenie zmniejszonej masy płodu i zaburzeń przepływu krwi w badaniu dopplerowskim daje podstawę do rozpoznania „zespołu wewnątrzmacicznego opóźnienia wzrostu”.
Leczenie zaburzeń maciczno-łożyskowego przepływu krwi

Aby poprawić dopływ krwi do płodu, konieczne jest jednoczesne oddziaływanie na kilka ogniw patogenezy:
- Poprawa mikrokrążenia. Następujące leki mają tę właściwość: „Pentoksyfilina”, „Aktovegin”.
- Utrzymanie prawidłowego przepływu krwi w naczyniach i eliminacja niskiego ciśnienia krwi osiąga się poprzez stosowanie leków na bazie hydroksyetyloskrobi: „Stabizol”, „Infukol”, „Voluven”, „ReoHES”, „Venofundin”. Leki te są osmotycznym roztworem skrobi, który jest zdolny do zatrzymywania płynu w świetle naczyń krwionośnych. Ich podawanie jest szczególnie skuteczne w przypadku gestozy, gdy konieczne jest przeniesienie płynu z przestrzeni międzykomórkowej do światła naczynia. W ten sposób osiąga się jednocześnie dwa cele: normalizację przepływu krwi i zmniejszenie nasilenia obrzęków.
- Leki rozszerzające naczynia pomagają wyeliminować skurcz tętnic i tętniczek (mniejszych naczyń). Szczególnie efektywne wykorzystanie „Eufillina”, „No-shpy”, „Magnesia” w postaci zastrzyków.
- Zmniejszenie napięcia macicy pomaga również wyeliminować skurcz naczyń, niedotlenienie, a także zachować ciążę, gdy istnieje ryzyko przedwczesnego porodu. W tej sytuacji jest przepisywany „Magnesia”, „Ginipral”, „Magne B6”.
- Leki o działaniu przeciwutleniającym pomagają radzić sobie z niepożądanymi skutkami niedotlenienia. Zwykle przepisywany „Tokoferol”, „Kwas askorbinowy”, „Hofitol”.
- Przydatne podanie dożylne 5% roztwór glukozy, który ma właściwości detoksykujące.
- Lek działa ochronnie na łożysko „Niezbędne”, który nasyca tkankę łożyska fosfolipidami. Stosowanie tego leku jest szczególnie przydatne w przypadku niewydolności łożyska.
- W przypadku zakłócenia przepływu krwi bardzo skuteczne jest przepisywanie leków, które prowadzą do procesów aktywacji oddychania komórkowego, np. „Kokarboksylaza”.
- W połączeniu mięśniaków macicy i zaburzeń przepływu krwi lek wykazał dobre wyniki “Courantil”, jest w stanie poprawić krążenie krwi w naczyniach, a także zapobiega tworzeniu się mikrozakrzepów. Wiele badań wykazało, że przyjmowanie „Curantilu” w leczeniu dużych mięśniaków zapobiega rozwojowi wtórnych zmian zapalnych w węzłach mięśniakowatych, dzięki poprawie przepływu krwi w nich oraz w układzie maciczno-łożyskowym.
Wniosek
Badanie maciczno-łożyskowego przepływu krwi za pomocą ultrasonografii dopplerowskiej jest badaniem obowiązkowym w czasie ciąży. Praktyka pokazuje, że zastosowanie tej metody pozytywnie wpływa na profilaktykę i leczenie wielu powikłań położniczych. Nie należy jednak zapominać, że aby uzyskać wiarygodne i pouczające wyniki, badania przepływu krwi muszą być przeprowadzane na urządzeniach klasy eksperckiej przez wysoko wykwalifikowanych specjalistów.
Film: o niedotlenieniu płodu – następstwie NMPK
W czasie ciąży około co trzecia kobieta boryka się z problemem upośledzonego maciczno-łożyskowego przepływu krwi. W tym stanie dziecko w łonie matki otrzymuje mniej tlenu, niż jest to konieczne do normalnego wzrostu, co powoduje niedotlenienie lub głód tlenu.
Naruszenie hemodynamiki maciczno-łożyskowej jest obecnie jedną z głównych przyczyn śmiertelności przedporodowej i wymaga szybkiej opieki medycznej. Ryzyko powikłań zależy od stopnia upośledzenia krążenia, etapu ciąży, chorób współistniejących itp. Rozważmy główne przyczyny i sposoby zapobiegania zaburzeniom maciczno-łożyskowego przepływu krwi.
Zaburzenie hemodynamiki maciczno-łożyskowej: trzy koła krążenia krwi, czyli jak to działa
Wiadomo, że przed całkowitym dojrzewaniem łożyska, które następuje około 17 tygodnia ciąży, w organizmie matki w pełni funkcjonują dwa koła krążenia krwi - mały i duży. Po aktywacji łożyska, narządu ciąży odpowiedzialnego przede wszystkim za dostarczanie płodowi składników odżywczych i tlenu, tworzy się trzeci krąg krążenia krwi. Płód otrzymuje całe odżywianie przez tętnice pępowinowe, a produkty przemiany materii są wydalane przez żyły pępowinowe. Jeśli wystąpi niewydolność krążenia maciczno-płodowo-łożyskowego, głównym problemem może być zaburzenie przepływu krwi w naczyniach pępowinowych, tętnicach macicznych lub samym łożysku.
WAŻNY! Aby zapewnić prawidłowy przepływ krwi pomiędzy macicą a płodem, objętość krwi krążącej w organizmie matki zwiększa się o około 40% w porównaniu do początkowych danych przed poczęciem i waha się od 3,5 do 5 litrów. W tym przypadku zatrzymanie płynów występuje w ilości 7-9 litrów, co niewątpliwie może mieć wpływ na samopoczucie kobiety w ciąży, powodując pojawienie się obrzęków, żylaków, podwyższonego ciśnienia krwi itp.
Naruszenie hemodynamiki maciczno-łożyskowej: kto jest winien?
Pogorszenie maciczno-łożyskowego przepływu krwi następuje w obecności następujących niekorzystnych czynników:
- wiek matki poniżej 18 lat lub powyżej 30 lat w połączeniu ze złym odżywianiem, złymi nawykami, częstym stresem i trudną fizycznie pracą;
- przewlekłe choroby serca, nerek, płuc, układu hormonalnego itp.;
- obciążona historia położnicza i ginekologiczna (poronienie, niepłodność, brak równowagi hormonalnej, mięśniaki macicy, interwencje chirurgiczne na narządach układu rozrodczego, infekcje układu moczowo-płciowego);
- powikłania podczas prawdziwej ciąży (zatrucie pierwszej połowy, późna gestoza, zagrożenie poronieniem, nieprawidłowe przyczepienie łożyska, ciąża mnoga itp.);
- wpływ na organizm czynników fizycznych, chemicznych, a także w wyniku przyjmowania niektórych leków.
Naruszenie hemodynamiki maciczno-łożyskowej: jak podejrzewać?
Wiele przyszłych matek jest zainteresowanych tym, jak poznać, że dziecko nie ma wystarczającej ilości tlenu?
Najbardziej charakterystycznymi objawami niedotlenienia płodu są:
- zmiana jego aktywności ruchowej (dziecko zaczęło się gwałtownie poruszać lub wręcz przeciwnie, uspokoiło się);
- brak dynamiki wzrostu obwodu brzucha i wysokości dna macicy (wskazuje na opóźnienie rozwojowe płodu);
- krwawa wydzielina z dróg rodnych (charakterystyka odklejenia się łożyska);
- tętno płodu podczas osłuchiwania wynosi mniej niż 110 lub więcej niż 170 uderzeń na minutę (wskazuje na rozwój niepokoju płodu z powodu niedotlenienia).
WAŻNY! Ostre zaburzenie hemodynamiki maciczno-łożyskowej najczęściej rozwija się na tle przedwczesnego odklejenia się łożyska, któremu towarzyszy dokuczliwy ból w podbrzuszu i krwawienie. Jeśli pojawi się którykolwiek z tych objawów, wskazana jest natychmiastowa hospitalizacja.
Pewnym sposobem określenia prędkości przepływu krwi maciczno-płodowo-łożyskowej jest USG Doppler - procedura oparta na ultradźwiękowej metodzie badania naczyń krwionośnych. Badanie jest przepisywane począwszy od 24. tygodnia ciąży, co pozwala na wczesną identyfikację i eliminację zaburzeń hemodynamicznych. Oprócz pomiarów dopplerowskich, w przypadku podejrzenia pogorszenia maciczno-łożyskowego przepływu krwi, wykonuje się badanie ultrasonograficzne oceniające rozwój płodu, kardiotokografię oceniającą czynność serca oraz badanie krwi na obecność niektórych hormonów i enzymów.
Naruszenie hemodynamiki maciczno-łożyskowej: co robić?
Dalszy rozwój zdarzeń związanych z niedostatecznym krążeniem krwi między macicą a płodem zależy przede wszystkim od stopnia zaburzeń, a także od wieku ciążowego.
Stosunkowo bezpieczny 1 stopień, który charakteryzuje się pogorszeniem maciczno-łożyskowego przepływu krwi przy zachowaniu prawidłowego ukrwienia pomiędzy łożyskiem a płodem
Na poziomie 1B Dochodzi do zaburzenia przepływu krwi pomiędzy płodem a łożyskiem, przy jednoczesnym zachowaniu pełnej hemodynamiki maciczno-łożyskowej. Wskazana jest hospitalizacja. Bez odpowiedniego leczenia stan płodu może się pogorszyć w ciągu tygodnia.
W okresie rodzenia dziecka w organizmie przyszłej mamy zachodzą silne zmiany hormonalne. W związku z tym bardzo ważne jest ciągłe monitorowanie stanu zdrowia kobiety i stanu płodu. W praktyce lekarskiej bardzo często obserwuje się zaburzenia krążenia u kobiet oczekujących nowego członka rodziny. Pojawienie się dodatkowego kręgu krążenia krwi w organizmie matki wymaga częstego badania przez specjalistę. W końcu, jeśli w czasie ciąży zaburzony jest przepływ krwi, istnieje ryzyko śmierci płodu i na różnych etapach ciąży.
Przepływ krwi w czasie ciąży: prawidłowy
Wiele kobiet, szczególnie tych, które noszą pierwsze dziecko, nie ma świadomości istnienia takiego badania jak Doppler. Polega na diagnostyce ultradźwiękowej, która jest w stanie ocenić intensywność przepływu krwi w różnych naczyniach. Badanie to przeprowadza się głównie w trzecim trymestrze ciąży. Ale w niektórych przypadkach uciekają się do tego nawet po dwudziestym tygodniu rodzenia dziecka. Badanie dopplerowskie jest uważane za poważne badanie, które pozwala zdiagnozować patologię naczyń w macicy i łożysku, w tętnicach mózgowych i szyjnych oraz aorcie płodu. Porównując uzyskane dane i normy przepływu krwi w czasie ciąży, specjalista ustala, czy dziecko w łonie matki cierpi na brak tlenu, czy nie.
Istnieją zatwierdzone standardy Dopplera począwszy od drugiego trymestru ciąży. Są to normy wskaźnika oporu naczyniowego macicy, pępowiny, aorty i tętnicy mózgowej płodu. Lekarze zalecają, aby nie próbować samodzielnie rozszyfrować wyników. Istnieje pewien wzór na dokładne obliczenie wskaźnika oporu naczyniowego - tę procedurę powinien wykonać wyłącznie lekarz.
Upośledzony przepływ krwi podczas ciąży: stopnie
Dla wielu przyszłych matek ta diagnoza wywołuje panikę i zamieszanie. Czy powinieneś się denerwować? Czy ta patologia może mieć jakieś konsekwencje dla dziecka? Jakie są stopnie tej choroby? Spróbujmy znaleźć odpowiedzi na te pytania.
W czasie ciąży wyróżnia się trzy stopnie zaburzeń krążenia krwi w naczyniach krwionośnych. Pierwsza charakteryzuje się upośledzonym przepływem krwi, który nie osiąga wartości krytycznych (w pępowinie i tętnicy). W tym przypadku obserwuje się pozytywny stan hemodynamiki płodu. W obu komorach serca następuje spadek wskaźnika funkcji rozkurczowej, a także wzrost maksymalnej prędkości przepływu krwi przez wszystkie zastawki serca. Stopień pierwszy choroby dzieli się na stopień 1-a, w którym upośledzony jest jedynie maciczno-łożyskowy przepływ krwi, oraz stopień 1-b, w którym występuje upośledzony przepływ krwi płodowo-łożyskowej.
W drugim stopniu hemodynamika płodu zostaje zakłócona. W 50% przypadków zmniejsza się maksymalna prędkość przepływu krwi przez wszystkie zastawki serca. Należy zaznaczyć, że w lewych odcinkach zjawisko to jest mniej wyraźne. Zaburzenia przepływu krwi obserwuje się zarówno u płodu, jak i w tętnicach macicznych. Drugi stopień często przechodzi w trzeci i to w bardzo krótkim czasie.
Trzeci stopień sygnalizuje krytyczny stan ukrwienia płodu. Na tym etapie następuje głębsza restrukturyzacja hemodynamiki wewnątrzsercowej. Jest to bezpośrednio związane z centralizacją krążenia krwi. Nie można wykluczyć niedotlenienia płodu. Możliwe jest również zmniejszenie rozkurczowego przepływu krwi w aorcie, aż do jego zaniku. Jednocześnie występuje niedostateczny przepływ krwi w aorcie i tętnicy szyjnej.
Jakie są konsekwencje upośledzenia przepływu krwi w czasie ciąży: konsekwencje
Patologia ta prowadzi do niewydolności łożyska, którą obserwuje się u 25% kobiet w ciąży.
Wiadomo, że łożysko jest głównym narządem podczas ciąży nienarodzonego dziecka, za pomocą którego następuje jego oddychanie i odżywianie, a także wydalanie produktów przemiany materii. To właśnie w łożysku zbiegają się dwa układy naczyń krwionośnych, pomiędzy którymi znajduje się błona, która pełni rolę swoistej bariery pomiędzy ciałem dziecka a ciałem matki. Dzięki membranie krew matki i nienarodzonego dziecka nie mieszają się. Łożysko stanowi także tarczę ochronną przed wirusami i bakteriami. Pełni funkcję immunologiczną, zapewniając ochronę płodu.
W przypadku niewydolności łożyska przepływ krwi maciczno-łożyskowej i płodowo-łożyskowej zostaje zakłócony, a samo łożysko nie jest w pełni dojrzałe. Z powodu tych zmian nienarodzone dziecko nie otrzymuje wystarczającej ilości składników odżywczych i tlenu. Z tego powodu jej rozwój i wzrost spowalnia, a istniejące powikłania ciąży pogłębiają się.
Naturalnie, ze względu na niski przepływ krwi w czasie ciąży, tak poważne zmiany mogą nawet doprowadzić do śmierci płodu. Ale zdarza się to w rzadkich przypadkach. Często ta patologia jest wykrywana na początkowym etapie i można ją skutecznie leczyć.
Zaburzenie maciczno-łożyskowego przepływu krwi
W terminologii medycznej naruszenie maciczno-łożyskowego krążenia krwi jest oznaczone jako stopień 1a. Wystąpienie tej patologii wskazuje na niebezpieczne powikłanie ciąży. Zwykle ma to miejsce w późniejszych stadiach.
Między macicą a łożyskiem występuje niedostateczny przepływ krwi. Stan ten przyczynia się do znacznego pogorszenia metabolizmu między ciałem kobiety a płodem. Oczywiście ten stan prowadzi do pewnych konsekwencji.
Istnieją przyczyny, które powodują rozwój tego stanu. Należą do nich podwyższone ciśnienie krwi u matki, cukrzyca, zapalenie płuc i choroba nerek u kobiety w ciąży, a także obecność infekcji u samego płodu. Należy zauważyć, że terminowa identyfikacja możliwych grup ryzyka jest poważnym środkiem zapobiegawczym. Dlatego ważne jest, aby kobieta w ciąży monitorowała swój stan zdrowia i nawet przy niewielkim dyskomforcie zwróciła się o pomoc lekarską.
Jakie są niebezpieczeństwa związane z zaburzeniami przepływu krwi u dziecka?
W pojedynczym układzie funkcjonalnym matka-łożysko-płód niewystarczający przepływ krwi między płodem a łożyskiem prowadzi do niewydolności łożyska. W końcu łożysko zaopatruje nienarodzone dziecko w składniki odżywcze i tlen. To ona jest ogniwem łączącym dwa złożone systemy - matczyny i płodowy. Kiedy pojawia się taka patologia, obserwuje się zaburzenie przepływu krwi u dziecka. Należy zauważyć, że niewystarczający przepływ krwi w naczyniach w jakimkolwiek stopniu prowadzi do niedożywienia płodu. Jego stan zależy także od stopnia zaburzenia przepływu krwi. Oczywiście trzeci stopień sygnalizuje krytyczny stan dziecka.
Jeśli ta patologia zostanie wykryta wcześnie, lekarz musi określić potrzebę leczenia w szpitalu lub w domu. Wszystko zależy od konkretnego przypadku i etapu ciąży.
W terminologii medycznej naruszenie przepływu krwi płodowo-łożyskowej oznaczono jako stopień 1b.
Jak leczyć problemy z przepływem krwi podczas ciąży
Aby leczyć niedostateczny przepływ krwi w czasie ciąży, stosuje się różne leki, które zwiększają odporność mózgu płodu na niedotlenienie, poprawiają mikrokrążenie krwi i zmniejszają krzepliwość krwi. W razie potrzeby lekarz przepisuje leki przeciwbakteryjne i przeciwwirusowe, a także immunomodulatory.
Dobrym lekarstwem poprawiającym krążenie mózgowe, pracę serca i metabolizm u dziecka podczas niedotlenienia jest lek Instenon. Stosuje się go w połączeniu z innymi lekami.
Przyszłej matce przypisuje się także stosowanie Actovegin, leku pomagającego zwiększyć odporność tkanek płodu i mózgu na niedotlenienie. Poprawia także metabolizm, stymuluje odnowę komórkową nienarodzonego dziecka, poprawia krążenie krwi w złożonym układzie matka-łożysko-płód. W wyniku leczenia Actovegin poprawiają się wskaźniki przepływu krwi i obserwuje się aktywny wzrost dziecka w łonie matki.
Wiadomo, że w przypadku niewydolności łożyska z reguły obserwuje się przewlekłe zaburzenie krzepnięcia krwi. W związku z tym eksperci zalecają stosowanie leków zapobiegających tworzeniu się zakrzepów krwi w naczyniach krwionośnych (na przykład Curantil).
W przypadku trzeciego (najbardziej złożonego) stopnia zaburzenia przepływu krwi specjaliści powodują przedwczesny poród.
Specjalnie dla - Ksenii Manevich